Переливание крови оказывается довольно ответственной операцией, и до того, как её начать, нужно провести ряд подготовительных мероприятий. Требуется проверить совместимость крови дающего и принимающего по группе, фактору, провести ряд биопроб. Предварительно проводятся тесты на совмещаемость крови отдающего и принимающего по АВ0 и фактору. Но существует множество второразрядных группопподобных систем. Они способны стать причиной несовмещаемости. Биологическая проба при переливании крови-это тест на совмещаемость вводимой крови, проведение которого перед переливанием обязательно.
Особенности
Такая операция проводится в соответствии со специальной схемой. Без такой предварительной проверки процедура переливания крови невозможно. Проверка предусматривает трехкратное пробное переливание небольшого количества крови. Биологическая проба при переливании крови начинается со струйного введения не более 25 кубиков крови донора. После этого капельницу перекрывают на три минуты. Сеанс повторяют трижды. Проводят наблюдение за больным. Если его самочувствие не ухудшается, делают заключение, что кровь пригодна для переливания.
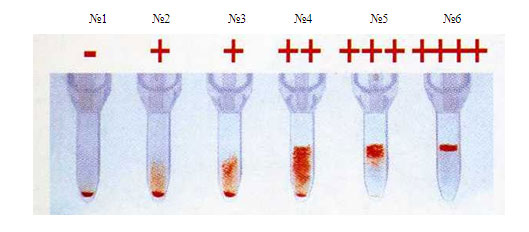
Но, если больной начинает беспокоиться, пульс человека убыстряется, дыхание затрудняется, артериальное давление растёт, кожа краснеет, то кровь признаётся непригодной для гемотрансфузии и операцию отменяют.
Большую опасность представляет проведение операции переливания коматозному больному, или, в том случае, когда операция проходит под наркозом, потому, что клинические симптомы беспокойства отсутствуют. Следует не забывать, что особенности биопробы предполагают не капельное, а струйное введение порции крови. Если вводить малое количество несоединимой гемы капельным путём, то симптомы несовместимости крови могут проявиться слишком поздно. В таком случае больной уже получит большую порцию несовместимой крови. Операция переливания такой крови, вместо помощи, нанесёт больному только вред.
Проведение
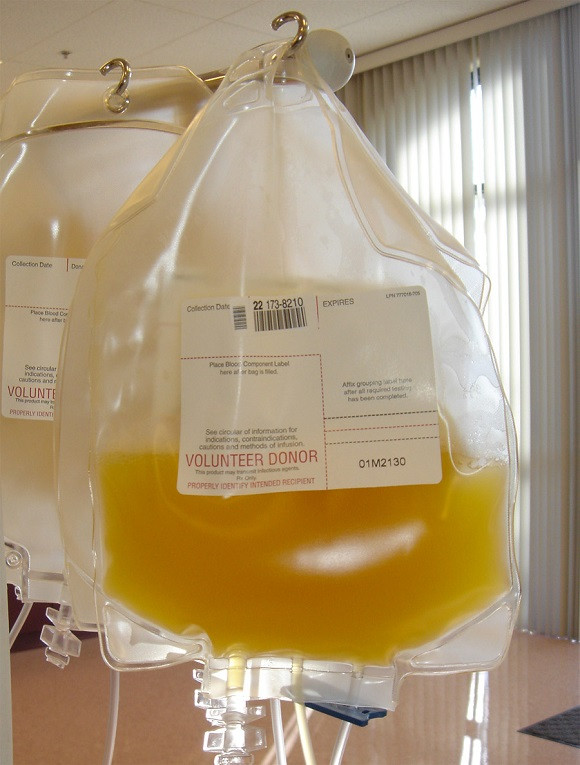
Для биопробы используются специализированные наборы однократного применения. Порядок проведения биологической пробы предполагает определение пригодности для переливания данной по зрительным признакам. Для этого осматривают контейнер с гемой. На этикетке указывают номер, дату заготовления, название консерванта, сведения о заготовителе и срок годности. Если на упаковке имеются следы нарушения цельности, кровь к перелитию не допускается. Пригодная к использованию кровь состоит из трёх уровней: низ окрашен в красный цвет. Это эритроциты крови.
Верх желтоватый и прозрачный. Это плазма крови. Между ними, узкая полоска из лейкоцитов и других компонентов крови. Перед вскрытием пакета требуется изучить инструкцию. Высококвалифицированный персонал не имеет права увиливать, хоть и имеет большой опыт работы с подобными системами. Ведь продукция постоянно обновляется, используются новые материалы и меняется работа систем.
Перед заполнением капельницы требуется равномерно перемешать законсервированную кровь с плазмой в специальной бутылочке. Крышечку флакона дезинфицируют спиртом, и открывают простерилизованными ножницами.
За процессом заполнения системы капельницы необходимо постоянно наблюдать, а значит, удаляться от больного во время биопробы при переливании крови нельзя.
Ограничения
Правила проведения биопробы предусматривают запреты на некоторые манипуляции. Ограничения при переливании распространяются на добавление в ёмкость с кровью лекарственных средств. Допускается применение стерильного раствора натрия хлорида в 0,9% концентрации. Такие манипуляции индивидуальны.
Биологическая проба при переливании крови производится не только для выявления пригодности для переливания. По завершении процедуры, остатки крови и материалов, использовавшихся при перелитии хранят двое суток в холоде. Если самочувствие больного ухудшится, то проведение анализа сохранённых материалов поможет уточнить диагноз заболевания и провести реабилитационные процедуры.
Врачебный контроль
Перед перелитием крови врач в письменной или устной форме сообщает медсестре о необходимости проведения процедуры. Врачебный контроль при переливании плазмы состоит в оформлении протокола переливания для истории болезни.
В протоколе отражаются следующие сведения:
- показания к переливанию;
- паспортные данные. Дата забора крови, нумерация флаконов, ФИО донора, группа, резус-фактор;
- анализ совместимости;
- результат биологической пробы;
- осложнения;
- дата, ФИО врача, подпись.
Решение о проведении биопробы, принимает врач
После переливания
После операции по переливанию, показан двухчасовой постельный режим. Контролируют режим медсестра и врач. Присмотр после переливания заключается в ежечасном измерении температуры тела. Измерение артериального давления, количества биений пульса в минуту, жалобы на самочувствие необходимо фиксировать.
Для диагностирования возможного осложнения перелития- гемолиза крови, обязательна визуальная оценка окраски урины, а на другой день нужно проводить анализ мочи и гемы. Нужно отслеживать частоту мочеиспускания. Все дальнейшие наблюдения назначает врач в частном порядке, основываясь не анамнезе в связи с наличием прочих заболеваний и общего самочувствия пациента.
Результаты отображаются в истории болезни:
- Наблюдение за пациентом проводят в стационарных условиях, чтобы не пропустить «поздние» симптомы несовмещаемости крови по побочным биологическим характеристикам.
- Чаще всего поздние симптомы проявляются в нарушении работы сердца и скачки давления.
- Если есть показания для повторного проведения переливания, а самочувствие больного этой процедуре не препятствует,
Переливание составляющих крови
В ряде случаев показано переливание не цельной крови, а её компонентов и препаратов, потому, что цельная кровь содержит клеточные и плазменные антигены. В этой связи, широко применяется компонентная терапия, или переливание составляющих крови, позволяющее избежать проблем несовместимости, возникающих при переливании натуральной крови.
Основными компонентами крови являются:
- эритроцитарная масса. Получают её либо методом отстаивания на холоду, либо центрифугированием. Применяется при лечении разных видов анемии;
- лейкоцитная масса. Получают методом сепарации лейкоцитарной плёнки в процессе центрифугирования натуральной крови. Применяется при лечении лейкопении;
- тромбоцитная масса. Получают центрифугированием. Применяют при сложных операциях;
- плазма трёх видов: свежезамороженная, нативная и лиофилизированная. Применяется при тяжелых кровотечениях, ожоговой болезни, гемофилии, сепсисе. Необходима совместимость по группе крови и резусу.
Препараты крови изготавливают методом фракционирования белков плазмы Протеин и альбумин переливают при шоке, большой кровопотере, низкой концентрации протеина в плазме.
Фибриноген остановит кровотечения, он показан при беременности и родах. Тромбин. Применяют местно, для остановки кровотечений из капилляров, и, операциях на паренхиматозных органах. Гемостатическую губку делают из человеческой плазмы. Остановка кровотечения в паренхиматозных органах, применима в операциях с трепанацией черепа. Хорошо рассасывается.
Фибринолизин рассасывает тромбы в сосудах.
Кровезаменители — это лечебные растворы, используемые для нормализации утраченных функций крови. Подразделяются по действию на противошоковые, дезинтоксикационные, регуляторы обмена воды и солей, регуляторы щёлочно- кислотного соотношения, переносчики кислорода и препараты для внутривенного или подкожного питания.
Кровезаменители часто применяют после перелития крови, особенно, если есть симптомы обезвоживания. Но, при этом необходимо учитывать индивидуальные свойства организма, переносимость некоторых компонентов. Тесты на совместимость и проявления аллергического характера крови необходимы. Поэтому, превентивная подготовка к переливанию не менее важна, чем само переливание.
Необходимость переливания
Необходимость переливания возникает при больших кровопотерях. Такие потери могут быть носить травматический характер.
Много крови теряют женщина при родах. Возможны и прочие причины, вызывающие сильные кровопотери. Если кровопотери достигают трети от общего объёма крови, то переливание остро необходимо.
Большое значение имеет скорость с которой теряется кровь. Если за пару часов пациент растерял пятую часть крови, он нуждается в переливании. Если такое кровотечение не остановить, произойдёт остановка сердца. При онкологических заболеваниях системы крови без переливания тоже не обойтись. В любом из таких случаев необходима биологическая проба при переливании крови.
Применение в педиатрии
В педиатрии переливание крови проводят по тем же принципам, что и для взрослых. Показаниями для перелития являются утрата более восьмой части объёма крови. Кроме того, переливание необходимо при гемолитической болезни новорожденных, тяжелом сепсисе крови. При вирусном гепатите, стафилокококе гриппе, используют иммуноглобулин.

Биологическая проба при переливании крови детям проводится трехкратно, с перерывами в две или три минуты. Детям до двухлетнего возраста вводят два кубика крови, до пяти лет-пять, до десяти лет-десять. При несовместимости групп крови наблюдается тахикардия, падение артериального давления и сильное беспокойство ребёнка. Есть ещё один нюанс: на биологическую пробу для детей уходит немного крови, что может побудить медперсонал к экономии и использовать кровь из одного флакона для нескольких детей. Этого делать нельзя
Противопоказания при переливании у детей такие же, как у взрослых. Детям следует переливать кровь и её производные в случае, если доказана их сомещаемость, Это непросто из-за несовершенства агглютинационных систем крови малышей.
У детей измеряют артериальное давление и температуру тела за 2 часа до, и каждые 2 часа в течение 6 часов после переливания. Чтобы предотвратить рвоту, необходимо не кормить малышей за полтора часа до и полтора часа после трансфузии. Анализы гемы и мочи проводят на второй, третий и пятый дни после перелития.
Перелитие крови из пупочного канатика и последа –это один из вариантов использования донорской крови. Используют гему только от клинически здоровых мам через 2 минуты после родов. В асептических условиях гему из пупочного канатика направляют в сосуд, содержащий консервант. Хранить такую кровь нельзя больше 10 дней.
Биологическая проба при переливании крови у новорожденных принципиально ничем не отличается от процедуры, которую практикуют для детей ранних возрастов. Осложнения при проведении гемотрансфузий у детей и у взрослых одинаковы.


 5 378
5 378