В современном обществе последние годы четко наблюдается тенденция к появлению среди населения все большего числа людей с излишним весом. Некоторые из них ошибочно связывают возникновение своей проблемы с дислипидемией. Попробуем вместе с вами разобраться что это за болезнь дислипидемия, что это такое и как лечить.
Развитие жирового обмена
В действительности очень много людей прибегает к данному понятию, не задумываясь всерьез над тем, что такое – дислипидемия? На самом деле под данным термином подразумевают любые отклонения (не только повышение, но и понижение) показателей жирового обмена от нормы. В случае, когда у человека существует проблема только излишнего веса, жировые отложения накапливаются под кожей и не растворяются в крови.
Если же речь идет о развитии жирового обмена, у пациента нарушаются процессы метаболизма, о чем свидетельствует лабораторное обследование: в биохимическом анализе крови на дислипедимю возможно определить наличие излишка или нехватки тех или иных жировых соединений, которые связаны с липопротеинами (белками в крови), а также изменение их соотношения. В этом случае липопротеины начинают вырабатываться печенью, а также синтезируются под действием особых ферментов из пищи.
Виды липопротеинов
Липопротеины – это отдельный класс сложных белков, связанных с жирами (в их состав могут входить свободные жирные кислоты, фосфолипиды, холестериды). Их делят на два вида липопротеинов:
- свободные (или растворимые в воде);
- структурные (или нерастворимые).
Свободные липопротеины играют главную роль в транспортировании и переработке жировых комплексов. Среди них более всего изучены липопротеины плазмы крови, которые, в свою очередь, классифицируются по плотности, зависящей от концентрации в ней липидов:
- липопротеины высокой плотности, сокращенно ЛВП – они транспортируют жировые соединения свободно, на стенках сосудов человека не оседают; их функция заключается в транспорте холестерина из тканей к печени, откуда он переходит в желчный пузырь и его протоки, после этого в кишечник, где принимает участие в моторике, способствуя выведению шлаков;
- липопротеины низкой плотности, сокращенно холестерин ЛПНП – их функция состоит в транспортировании холестерина, триацилглицеридов и фосфолипидов к клеткам тканей для их «строительства», кроме того, липопротеины НП участвуют в образовании витаминов и гормонов; данный вид липопротеинов низкой плотности оседает на внутренних стенках сосудов в виде атеросклеротических бляшек в тех местах, где есть вирусные повреждения;
- липопротеины очень низкой плотности, сокращенно ЛОНП – так же, как липопротеины НП переносят холестерин, триацилглицериды и фосфолипиды от печени к тканям; повреждают стенки сосудов, по сравнению с липопротеинами НП, еще сильнее;
- хиломикроны – выполняют функцию транспортирования холестерина и жирных кислот, попадающих в организм вместе с пищей, из кишечника в ткани и печень.
Классификация по МКБ
На сегодняшний день статистической и классификационной основой в системе охраны здоровья служит Международная статистическая классификация болезней и проблем, связанных со здоровьем (МКБ), служащая нормативной базой. Данный документ под управлением Всемирной организации здравоохранения (ВОЗ) подлежит пересмотру один раз в 10 лет. МКБ позволяет обеспечить единство методологических принципов в лечении заболеваний во всем мире.
На данный момент во всех странах руководствуются Международной классификацией болезней Десятого пересмотра (МКБ – 10), которая стала внедряться в обиход участниц ВОЗ с 1994 года. В основе ее лежит 3-хзначный код, служащий непременным способом кодировки сведений о смертности, которые собираются ВОЗ, кроме того, в осуществлении основных международных сравнений. Эта новация (употребление алфавитно-цифрового подхода в системе кодировки, предусматривающего наличие одной буквы и идущих за ней трех цифр) сделала возможным более, нежели в два раза расширить размер структуры кодирования, сделав возможным подвергнуть кодировке в одном классе свыше ста 3-хзначных категорий. Структура данного варианта МКБ была разработана, основываясь на классификации дислипидемии, которую ввел Уильям Фарр.
Согласно МКБ – 10 код дислипидемии Е78 – нарушения липопротеидов и другие липидемии:
| Код МКБ — 10 | Расшифровка |
| Е78.0 | Чистая гиперхолестеринемия |
| Е78.1 | Чистая гиперглицеридемия |
| Е78.2 | Смешанная гиперлипидемия |
| Е78.3 | Гиперхиломикронемия |
| Е78.4 | Другие гиперлипидемии |
| Е78.5 | Гиперлипидемия неуточненная |
| Е78.6 | Недостаточность липопротеидов |
| Е78.8 | Другие нарушения липопротеидов |
| Е78.9 | Нарушения обмена липопротеидов неуточненные |
В настоящий момент уже определено значение липопротеиновых изменений в возникновении у пациента нарушений в работе сердечно – сосудистой системы (ишемия, инсульт головного мозга и другие), а также существуют общие рекомендации для этой категории пациентов, имеющих в анамнезе нарушения липидного синтеза.
Именно поэтому в случае диагностирования дислипидемии, ее характеристику проводят, отмечая:
- факт дислипидемии;
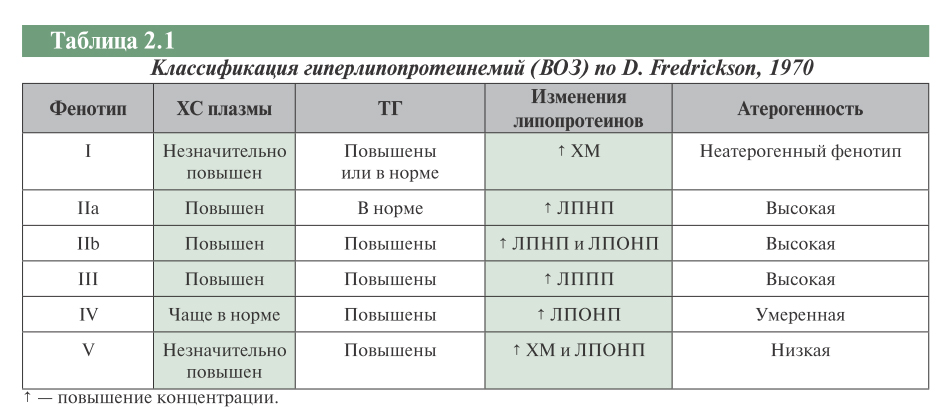
- классификация дислипидемии согласно Дональду Фредриксону, рекомендуемая на сегодняшний день Всемирной организацией здравоохранения;
- клиническая характеристика;
- если существует такая возможность, указывается и генетическая характеристика.
Характеристика
В современной практической медицине врачи используют для характеристики липопротеиновых нарушений термины «дислипидемия», «гиперлипопротеинемия». На самом деле все они являются синонимами и подразумевают различные перемены жирового состава плазмы крови (увеличение, уменьшение уровня или дефицит тех или иных жировых комплексов). Дислипидемия является наиболее обширным термином, подразумевающим увеличение содержания холестерина нормальных показателей и (или) возможное понижение отдельной области липидного спектра, в частности, ЛВП.
Согласно рекомендуемой ВОЗ классификации дислипидемии по Д. Фредриксону, берутся во внимание такие признаки развивающегося патологического процесса, как роль в его появлении наследственных факторов, наличие и уровень содержания ферментов в кишечнике пациента, необходимых для переработки жировых соединений, а также причинно – следственные связи с сопутствующими заболеваниями.

Типы
Дональд Фредриксон выделил 5 типов дислипидемии:
- I тип – редко встречающийся тип гиперлипидемии, он возникает при нехватке ферментов, служащих для расщепления жировых комплексов в кишечнике, и проявляется он лабораторно в повышении показателей уровня содержания хиломикронов в крови. Выявляется у населения крайне редко (0,1% в общей популяции).
- II тип – это наиболее часто выделяемый тип гиперлипидемии, характеризующийся повышением в лабораторных анализах уровня содержания ЛНП. В зависимости от того, присутствуют или отсутствуют в анализах высокие триглицериды, этот тип патологии, в свою очередь, подразделяется на два подтипа:
- подтип IIа – в зависимости от провоцирующих факторов, данный вид дислипидемии может быть спорадическим (спровоцированным неправильным питанием), полигенным или же наследственным. Характеризуется этот патологический процесс повышением уровня холестерина и ЛНП. Семейная (наследственная) форма выражается в появлении очаговых кожных новообразований (ксантом), а также в развитии заболеваний сердца и сосудистой системы. Процент распространения среди населения – 0,2%.
- подтип IIb – в отличие от предыдущего подтипа характеризуется ростом в лабораторных анализах показателей содержания ЛОНП и триглицеридов. Причинами возникновения данной патологии могут быть нарушение процессов метаболизма в печени и генетическая предрасположенность. При нарушении процессов метаболизма происходит усиленное образование в печени ЛОНП или же замедление процессов удаления ЛПНП. В случае наследственного фактора у пациентов встречается наследственная комбинированная и вторичная комбинированная гиперлипопротеинемия (развиваются они обычно при наличии метаболического синдрома). Распространенность данного вида патологий – 10%.
- III тип – развивается исключительно по причине наследственного фактора и характеризуется генетическими нарушениями связывания с рецепторами низкоплотным липопротеинов. В связи с этим в лабораторных условиях отмечается повышение содержания в крови хиломикрон и ЛППН — липопротеинов промежуточной плотности (продукт распада соединений низкой плотности). Частота обнаружения – 0,02% среди населения.
- IV тип – известен под названием гипертриглицеридемия, поскольку сопровождается повышением в крови концентрации триглицеридов. Частота распространения – 1%.
- V тип – предпосылки возникновения данного процесса преимущественно неизвестны, считается обусловленным генетически. По клинической картине этот тип гиперлипопротеинемии очень похож на тип I, но лабораторно проявляется не только высоким уровнем содержания хиломикрон, но и повышением содержания ЛОНП.
Снижение показателей
В классификацию Д. Фредриксона включены только виды дислипидемии, которые характеризуются повышением показателей жировых соединений. Однако существуют также формы заболевания, при которых концентрация белково-жировых соединений понижается. Выявляются эти отклонения случайно при лабораторном исследовании, частота выявления – до 0,1% в общей популяции.
Выделяют:
- гипо – α липопротеинемия;
- гипо – β липопротеинемия.
Лабораторными признаками развития патологического процесса является снижение содержания холестерина менее 3,1 ммоль/л, а ЛНП – до 0,13 ммоль/л. Факторы возникновения подразделяются на первичные (генетические расстройства процессов метаболизма) и вторичные (заболевания эндокринной системы, лейкоз крови, онкологические процессы, инфекционные болезни, хроническая интоксикация алкоголем).
Факторы риска развития атеросклероза
Каждый тип и стадии дислипидемии у человека имеет свою конкретную этиологию. Однако провоцирующие факторы можно объединить и разделить на две категории – устраняемые и факторы, от человека не зависящие.
Устраняемые (модифицируемые) провоцирующие факторы:
- особенности образа жизни (соблюдение режима достаточной физической нагрузки, наличие вредных привычек, сбалансированное питание, отсутствие эмоциональной напряжённости и прочее);
- преобладание в рационе питания высококалорийных и жирных продуктов;
- бесконтрольная гипертония в анамнезе;
- несоблюдение диетических рекомендаций больными сахарным диабетом;
- ожирение.
Факторы дислипидемии, которые человеку неподконтрольны:
- пол (повышенная предрасположенность отмечается у мужчин);
- возраст (генетические нарушения чаще выявляются в детстве, вторичные изменения – после 40 лет);
- генетический фактор;
- осложнения после инсульта и инфаркта сердца, легких и прочее.
Чтобы избежать или снизить до минимума отрицательные последствия данной патологии, пациентам с этим диагнозом необходимо четко знать, какой врач занимается лечением дислипидемии.
Столкнувшись с данной проблемой, необходимо обратиться к эндокринологу, который подберет оптимальную схему лечения, а также предоставит необходимые рекомендации касательно изменения привычного обихода.
Лечение
Столкнувшись с описываемой проблемой, человек сталкивается с вопросом, как лечить дислипидемию.
Если у человека уже поставлен диагноз, либо же существует очень высокий риск появления в будущем описываемого патологического процесса, ему требуется медикаментозное лечение дислипидемии и изменение привычного уклада жизни. Однако самостоятельно осуществить подобные перемены и начать соблюдать рекомендации специалиста, основной массе пациентов обычно бывает очень трудно. Поэтому вопросы изменения модифицирующих факторов риска требуют к себе профессионального подхода и плотного сотрудничества пациента с врачом. Особенно это касается людей одиноких или тех, кто находится в условиях постоянного стресса.
Определенным препятствием соблюдения врачебных рекомендаций служит также наличие у пациента агрессивного настроения и отрицательных эмоций. Поэтому столь необходимо создание психологического комфорта между врачом и пациентом. Это будет способствовать нормализации психосоциальных факторов, воздействующих на человека.
Чтобы повысить эффективность рекомендаций, разработанных врачом, необходимо:
- создать доверительные отношения между доктором и больным;
- добиться, чтобы пациент осознал прямую связь между его образом жизни и заболеванием;
- заинтересовать пациента в изменении уклада жизни и морально поддержать;
- привлечь пациента к анализу провоцирующих факторов развития дислипидемии, которые имеются именно у него;
- помочь пациенту в составлении плана изменения устоявшегося образа жизни;
- постоянно контролировать эффективность соблюдения разработанных рекомендаций при последующих обращениях пациента.
Обязательным условием в лечении дислипидемии является усиление физической нагрузки у пациентов, вне зависимости от возраста. Однако следует помнить, что физические нагрузки нельзя повышать бездумно.
Все изменения должны быть согласованы с врачом и опираться на общее клиническое обследование пациента, включая проведение специальных нагрузочных тестов.
Также серьезно следует подойти к вопросу нормализации веса тела. Избавление от избыточного веса будет происходить более успешно, если с одной стороны пациента будут поддерживать медицинские работники, а с другой – у самого пациента будет присутствовать мотивация к похудению.
Диета
Нельзя пренебрегать и формированием принципами диеты, организации здорового рациона питания. Подобрать сбалансированную диету правильно поможет профессиональная консультация диетолога.
Общие рекомендации в рациональном питании при дислипидемии:
- ежедневный рацион следует разнообразить, при этом необходимо учитывать соотношение ежедневного потребления энергии с энергетическими затратами;
- предпочтение в еде должно отдаваться фруктам и овощам, неочищенным злакам, обезжиренным диетическим продуктам, постному мясу и рыбе;
- при наличии в анамнезе сопутствующей гипертонии или ожирения следует снизить ежедневное потребление соли до 5 г в день;
- исключить потребление алкогольных напитков.
Медикаментозное лечение и неукоснительное выполнение разработанных врачом рекомендаций позволяет предотвратить развитие крайне негативных последствий дислипидемии (в частности, инсультов и инфарктов), снизить вероятность летального исхода. Надеемся вы узнали много полезного о данной патологии а также какой врач лечит дислипидемию.


 3 843
3 843 






