Это заболевание представляет собой увеличенное количество сердечных сокращений, 145-250 ударов в минуту. Пароксизмальная тахикардия оставляет сердечные сокращения такими же регулярными, так как эктопические импульсы полностью заменяют синусовый ритм.
Виды
Чаще всего эктопические импульсы начинаются в предсердии, желудочках либо атриовентрикулярном соединении. Для того, чтобы понять, как справиться с этой разновидностью аритмии сердца, необходимо изучить более подробно эту патологию.
Встречается наджелудочковая и желудочковая пароксизмальная тахикардия.
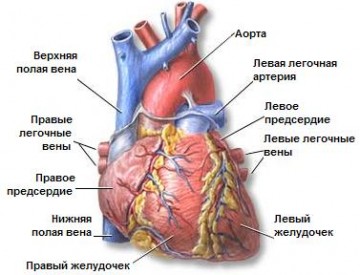
По форме заболевание классифицируется на 3 вида:
- реципрокная;
- эктопическая или очаговая;
- многофокусная.
Пароксизмальная тахикардия сердца бывает:
- хроническая;
- остра;
- рецидивирующая.
По месту образования может быть:
- предсердная;
- желудочковая;
- предсердно-желудочковая.
Во время образования наджелудочковой тахикардии происходит потеря контроля источником импульсов над сердечными сокращениями, таким образом, сигналы приходят из другого очага автоматизма
Исходя из названия, наджелудочковая пароксизмальная тахикардия сердца возникает в предсердии или над желудочком. Причины очень завышенного количества сердцебиения является движение импульса в пределах замкнутого круга. Специалисты называют такое явление «повторный вход» возбуждения. Типично это для суправентикулярной пароксизмальной тахикардии.
На самом деле, наджелудочковая сердечная тахикардия включает в себя очень много видов заболеваний, из-за которых нарушается сердечный ритм.
Причины способны появиться как в синусовом и атриовентрикулярном узлах, так и в предсердии:
- Синусовая спонтанная тахикардия – это заболевание, при котором постоянно учащается сердцебиение. Виной могут стать физические нагрузки, стресс, прием токсических веществ, некоторые медикаменты или врожденные нарушения. Обычно присутствует головокружение, боль в сердце и груди, учащенный ритм сердца и обмороки.
- Синусовая узловая реципрокная тахикардия. При такой патологии сердцебиение учащается приступами. Поводом становится синусовая брадикардия. Ярко проявляющихся признаков нет, а заболеть способны не только люди в возрасте, но даже дети,
- Предсердная фокальная тахикардия. Во время заболевания ритмичные импульсы отходят к предсердию, формируясь в каком-то фокусе возбуждения. Виной вполне возможно станет хронические болезни легких и сердца, кардиомиопатия, инфаркт миокарда. Большую роль при этом сыграют такие факторы как гипоксия, гипокалиемия, ацидоз, передозировка дигиталиса.
- Предсердно-желудочковая узловая патология. Самый распространенный вид аритмии сердца. Самыми частыми носителями ее становятся женщины от 32 лет. Поводом станут сердечные заболевания, гипертония, ишемические болезни сердца, а провокаторами, возможно, будут алкоголь, стресс, кофеин, курение.
- Предсердная многофокусная тахикардия. Этот вид формируется из-за патологий легких, осложненных гипоксией или электролитным дисбалансом.
Причины
Причины возникновения пароксизмальной тахикардии сердца могут быть самыми разными.
Необходимо делать акцент на определенный вид тахикардии, но есть несколько стандартных поводов для успешного формирования патологии:
- Токсические разрушения из-за лекарств, например, хитин, наперстнянка.
- Нарушения в мышечных тканях сердца после инфаркта, атеросклероза, врожденных пороков, диффузного зоба, сложных заражений вирусными инфекциями.
- Постоянное рефлекторное раздражение в тканях, поврежденных заболеваниями пищеварения, позвоночника (например, остеохондроз), дыхательных органов.
- Повышенный тонус нервной системы. Причинами становится постоянный стресс, который выбрасывает в кровь огромное количество адреналина и норадреналина, со временем в организме их накапливается слишком большое количество, что и приводит к тахикардии.
- Новообразованные или врожденные дополнительные пути, по которым проходит импульс.
- Хронические либо острые интоксикации наркотиками, алкоголем или промышленными веществами.
Симптомы
Чаще всего, начало пароксизмальной тахикардии случается внезапно, а затем очень четко прослеживается. Приступ способен длится как несколько секунд, так и несколько суток. Сначала чувствуется резкий толчок, а затем начинается учащенное сердцебиение, порой оно доходит даже до 220 ударов.
Обычно сердечный приступ происходит со следующими симптомами пароксизмальной тахикардии:
- афазия;
- головокружение;
- шум в ушах и голове;
- появляется ощущение, как будто сердце что-то сжимает.
Эти признаки пароксизмальной тахикардии всегда появляются перед приступом. Во время него, состояние обычно терпимое, но бывали случаи потемнения в глазах, чувства удушья и дрожи пальцев.
После таких сердечных приступов высок риск получения гемипарезов и речевых расстройств, также они опасны тем, что мышца сердца утрачивает свою функциональность.

Диагностика
Для точного диагноза пароксизмальной тахикардии, нужен полный исследовательский комплекс. Во-первых это осмотр специалиста, который также должен спросить о симптомах и врожденных заболеваниях. Далее необходимо сделать ЭКГ сердца, на котором можно с легкостью заметить нарушения — при тахикардии зубец Р искажен. При расположении зубца позади комплекса QRS, либо его слиянием с ним, то пароксизм является желудочко-предсердным.
Однако бывает такое, что обычного ЭКГ не хватает, и тогда врачи применяют суточный мониторинг электрокардиографии.
Также бывают случаи, когда требуется более сложная диагностика сердца, например:
- УЗИ (ультразвуковое исследование) сердца;
- эндокардиальная электрокадиограмма, при ее применении электроводы вводятся в сердце.
- магнитно-резонансная томография;
- мультиспиральная компьютерная томография сердца.
Осложнения
При пульсе 180 и выше, велик риск мерцания желудочков, а также другие осложнения:
- приступ стенокардии;
- отек легких;
- инфаркт миокарда;
- сердечная недостаточность.
Что делать
Конечно, доктора будут лечь сразу же после приступа, но как быть если приступ начался внезапно?
Необходимо сделать следующие действия, чтобы искусственно активизировать блуждаюший нерв, который поможет уменьшить ритм сердцебиения:
- массаж брюшного пресса;
- надавливания на глаза;
- вызов рвотных движений, как при отравлении;
Также хорошо подействует активизация каротидного синуса. Он находится на шее и выступает, если повернуть голову. Нужно аккуратно крепко сдавить синус с обеих сторон и по очереди нажимать на него. Если больной в престарелом возрасте, то делать это необходимо очень осторожно.
Несколько других способов остановить сердечный приступ:
- умывание ледяной водой;
- поворот головы;
- натуживание;
- проглатывание какой — либо твердой пищи;
- задержка дыхания.
Неотложная помощь
После того, как сердечный приступ закончился, просто необходимо вызвать доктора и начать медицинское лечение. В тяжелых состояниях необходима срочная госпитализация, неотложная помощь оказывается в машине «скорой помощи» либо в станционаре.
Выполняется следующее:
- в вены вводится антагонист кальция;
- вводится медикамент от аритмии в вену;
- так же в вены вводится аденозинтрифосфат, который поможет предотвратить повторное возбуждение;
- при резком снижении артериального давления делается электроимпульсная терапия.
Лечение
Лечение пароксизмальной тахикардии у детей и взрослых в каждом случае происходит в индивидуальном порядке. Это зависит от формы, происхождения и частоты сердечный аритмии. В любом случае госпитализация необходима.
После того, как первый приступ купировали, специалист отправит в кардиологическое отделение, так как самой главной целью доктора будет являться предотвращение развития сердечной недостаточности. Плановая госпитализация потребуется при постоянных приступах и прогрессировании болезни. После лечения тахикардии необходимо регулярно посещать кардиолога.
Для лечения сердца используют медикаменты против аритмии и рецидивов. План лечения будет зависеть от частоты и степени приступов. При коротких пациент сможет сам справиться с ними, а вот при длинных и частых приступах необходима помощь врачей.
Длительное лечение пароксизмальной тахикардии предполагает использование сердечных препаратов в 3 направлениях:
- β-адреноблокаторы – уменьшают риск мерцания желудочков.
- медикаменты против аритмии (хинидин, амиодарон и этмозин);
- сердечные гликозиды, например, дигоксин – не дают начаться рецидиву болезни;
Операция
Цель хирургического вмешательства – устранение источников, из-за которых сбивается нормальное сердцебиение. Бывает также такая операция, как установка кардиостимулятора сердца.
Разрушение источников может происходить с помощью:
- механических колебаний;
- лазерного излучения;
- электрическим током.
Имплантация электрокардиостимуляторов подразумевает под собой контроль над внезапными приступами, для больных тяжелой степенью тахикардии такая операция – гарантия на жизнь в дальнейшем.
Следует отказаться от алкогольных напитков и наркотических веществ, а также исключить психические нагрузки и потребление токсических веществ, необходимо, как можно больше гулять на свежем воздухе и заниматься спортом.


 165
165